非効果的呼吸パターンは、看護診断の中でも臨床現場で頻繁に遭遇する重要な問題です。
呼吸器疾患の患者だけでなく、手術後の患者、心疾患を抱える患者、神経筋疾患の患者など、幅広い対象に見られます。
適切な呼吸ができない状態は、酸素化の低下や二酸化炭素の蓄積を引き起こし、生命に危険が及ぶ可能性もあります。
本記事では、非効果的呼吸パターンに対する看護計画について、目標設定から観察項目、具体的な援助方法、患者教育まで詳しく解説していきます。
看護学生の方や新人看護師の方が、自信を持って患者ケアに取り組めるよう、実践的な内容をお伝えします。
非効果的呼吸パターンの理解
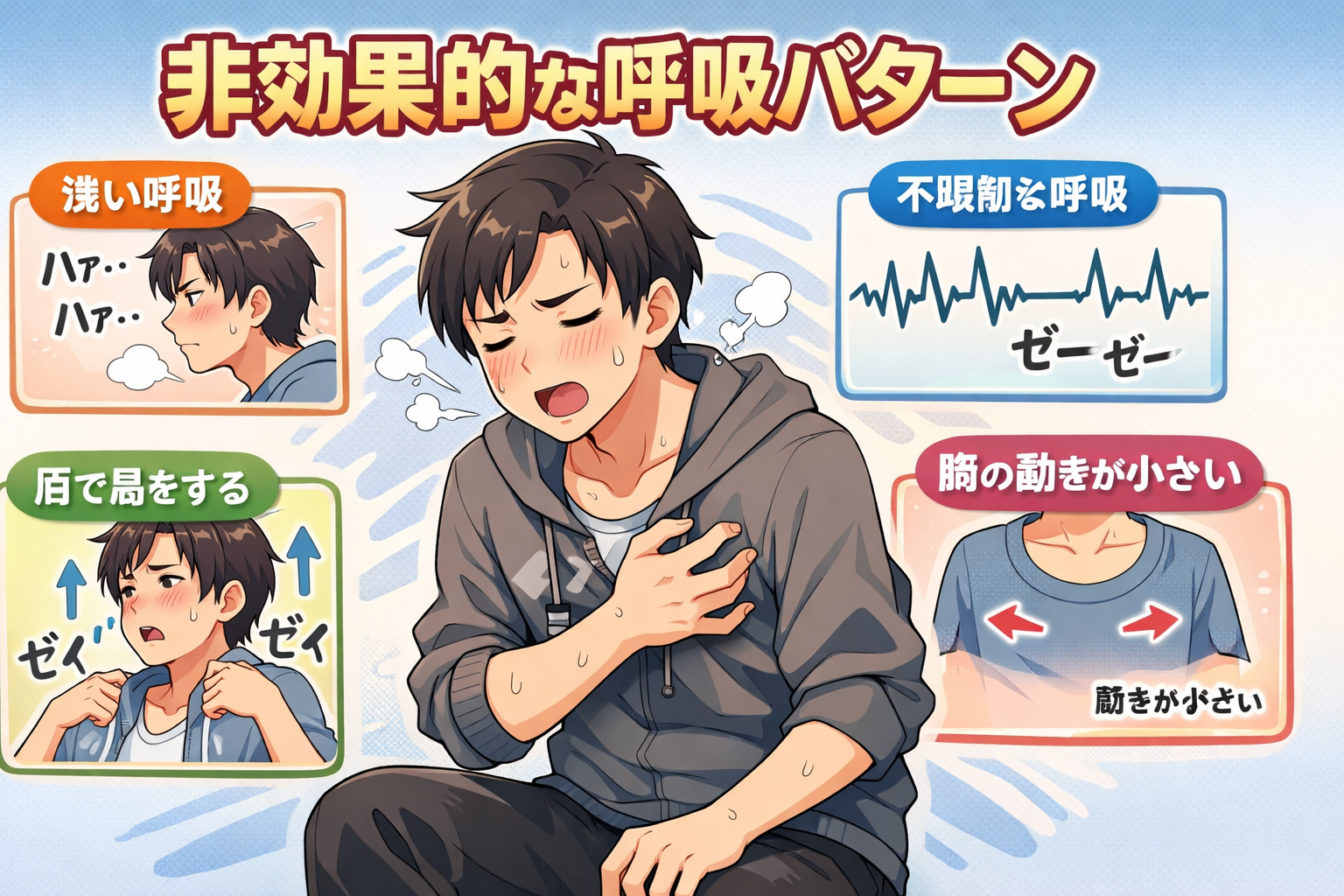
非効果的呼吸パターンとは、吸気または呼気が不適切で、十分な換気ができていない状態を指します。
この状態では、身体に必要な酸素を取り込むことや、不要な二酸化炭素を排出することが十分にできません。
呼吸数の異常、呼吸の深さの変化、呼吸リズムの乱れなどが特徴的な症状として現れます。
正常な成人の呼吸数は毎分12回から20回程度ですが、非効果的呼吸パターンでは頻呼吸や徐呼吸が見られます。
呼吸の深さも浅くなったり、逆に過度に深くなったりすることがあります。
リズムの乱れでは、不規則な呼吸や周期的な呼吸パターンの変化が観察されることもあります。
原因は多岐にわたり、呼吸筋の疲労、気道の閉塞、疼痛、不安、神経筋障害などが考えられます。
手術後の患者では、疼痛や麻酔の影響で深呼吸ができず、浅い呼吸になることが多くあります。
慢性閉塞性肺疾患の患者では、気道の閉塞により呼気が十分にできず、呼吸パターンが乱れます。
適切な看護介入を行わなければ、低酸素血症や高二酸化炭素血症を引き起こし、意識障害や循環不全につながる危険性があります。
そのため、早期発見と適切な看護計画の立案が患者の安全を守る上で極めて重要です。
非効果的呼吸パターン患者の看護目標
看護計画を立てる際には、まず患者目標を明確にすることが看護の方向性を定める基盤となります。
長期目標
患者が十分な呼吸で肺を最大限に拡張できる方法を知り、実行できるようになる
短期目標
患者が有効な呼吸のための情報を得て、実践できるようになる
呼吸困難感が軽減され、安楽に過ごせるようになる
酸素飽和度が正常範囲に維持され、低酸素状態が改善される
これらの目標は患者の状態や理解度、意欲に応じて調整することが大切です。
達成可能で具体的な目標を設定することで、患者自身のモチベーション向上にもつながります。
また、目標達成の期限を明確にすることで、評価の基準も明確になります。
呼吸状態の詳細な観察計画
観察計画は、患者の状態を正確に把握するための重要な計画です。
呼吸に関する包括的な観察を行うことで、状態の変化を早期に発見できます。
基本的な呼吸状態の観察
呼吸数、換気音、リズム、深さ、種類を定期的に観察します。
呼吸数は安静時に測定し、患者が意識していない状態で正確な値を得ることが重要です。
換気音の聴診では、正常な呼吸音だけでなく、副雑音の有無も確認します。
ラ音や喘鳴、気管支呼吸音などの異常音は、気道の状態を反映する重要な情報です。
聴診は肺の全領域にわたって行い、左右差や部位による違いも評価します。
呼吸のリズムでは、規則的か不規則か、周期的な変化がないかを確認します。
呼吸の深さは、胸郭の動きや腹部の動きを観察することで評価できます。
浅い呼吸では十分な換気ができず、酸素化が低下する可能性があります。
バイタルサインの変化
体温、脈拍、呼吸、血圧の変化も重要な観察項目です。
これらのバイタルサインの変化は、呼吸状態の悪化や全身状態の変化を示す兆候となります。
発熱は酸素消費量を増加させ、呼吸負担を増大させます。
脈拍の増加は低酸素状態への代償反応として現れることがあります。
血圧の変動も、呼吸不全による循環動態への影響を示す指標です。
酸素化の評価
酸素飽和度の変化をモニターすることで、酸素化の状態を客観的に評価できます。
通常、酸素飽和度は95パーセント以上を維持することが望ましいとされています。
90パーセント未満になると、低酸素血症と判断され、速やかな対応が必要です。
持続的なモニタリングが可能な場合は、経時的な変化を観察します。
安静時だけでなく、体動時や体位変換時の変化も重要な情報です。
末梢循環の評価
末梢冷感、チアノーゼの有無、冷汗の確認も重要です。
これらは末梢循環不全や低酸素状態を示す徴候です。
チアノーゼは口唇や爪床で観察しやすく、中心性と末梢性を区別します。
中心性チアノーゼは低酸素血症を示す重要なサインです。
気道分泌物の観察
咳嗽の有無と程度、喀痰の性状および量の観察も欠かせません。
喀痰の色、粘稠度、量は気道の状態を反映します。
白色や透明な痰は正常範囲ですが、黄色や緑色の痰は感染を示唆します。
血痰が見られる場合は、その量と色調を詳しく観察し、医師に報告します。
粘稠な痰は喀出困難となり、気道閉塞のリスクを高めます。
咳嗽の強さや頻度、効果的に痰を出せているかも評価します。
自覚症状の聴取
患者の訴える呼吸困難感の程度を詳しく聴取します。
どのような時に苦しいと感じるか、安静時か労作時かを確認します。
息切れや胸の圧迫感、窒息感などの表現にも注意を払います。
観察した内容は必ず記録し、変化があれば速やかに医師に報告することが重要です。
特に急激な変化や異常値が見られた場合は、緊急性を判断して対応します。
呼吸状態改善のための援助計画
援助計画は、患者の呼吸状態を改善するための直接的な介入です。
観察で得られた情報をもとに、個別的で効果的なケアを提供します。
体位の工夫
安楽な体位になるように介助することが基本です。
深呼吸ができる体位として、セミファーラー位やファーラー位が推奨されます。
これらの体位は横隔膜の下降を促し、肺の拡張を助けます。
ベッドの頭側を30度から45度挙上することで、腹部臓器による横隔膜の圧迫が軽減されます。
患者が最も楽に感じる角度を一緒に見つけることが大切です。
枕の位置や高さも調整し、首や肩に無理な力が入らないよう配慮します。
起座位が楽な患者には、オーバーテーブルに枕を置いて前傾姿勢を支持する方法も有効です。
体位変換も定期的に行い、同一体位による合併症を予防します。
排痰援助の実施
痰の喀出を促すことも重要な援助です。
加湿や吸入によって気道を湿潤させ、痰を柔らかくします。
乾燥した気道は痰の粘稠度を高め、喀出を困難にします。
ネブライザーを使用した吸入療法は、薬液の投与と同時に加湿効果も得られます。
体位ドレナージは、重力を利用して痰の排出を促す方法です。
病変部位を上にした体位をとることで、痰が気管支を通って喀出されやすくなります。
背部叩打や振動法を併用することで、効果を高めることができます。
ただし、患者の疲労度や苦痛の程度を確認しながら実施することが重要です。
十分な水分摂取も痰の粘稠度を下げる効果があります。
禁忌がなければ、1日1500ミリリットル以上の水分摂取を促します。
必要に応じて吸引を行い、気道の開通性を保ちます。
吸引は侵襲的な処置であるため、必要最小限の実施とし、適切な手技で行います。
酸素療法の実施
状態に応じて酸素療法を行います。
酸素投与の方法は、鼻カニューレ、マスク、ベンチュリーマスクなど患者の状態に応じて選択します。
鼻カニューレは低流量の酸素投与に適し、患者の負担も少ない方法です。
圧倒的に早い
プロが作った参考例があれば、それを見て学べます
✓ 一から考える時間がない → 見本で時短
✓ 完成形の見本で理解したい → プロの実例
✓ 自分の事例に合わせた例が欲しい → カスタマイズ可
参考資料提供|料金19,800円〜|15年の実績|提出可能なクオリティ
マスクは中等度から高濃度の酸素投与が可能ですが、会話や食事には不便です。
ベンチュリーマスクは正確な酸素濃度を投与できるため、慢性呼吸不全の患者に適しています。
酸素流量や投与方法は医師の指示に従い、効果を継続的に評価します。
酸素投与中は火気厳禁であることを患者や家族に説明します。
苦痛の緩和
マッサージやリラクゼーション法は、疼痛や不安の軽減を図ります。
疼痛や不安は呼吸を浅くする原因となるため、これらを和らげることが重要です。
手術後の患者では、創部痛が深呼吸を妨げることが多くあります。
鎮痛薬の適切な使用により、痛みをコントロールします。
咳嗽時には創部を手で支えることで、疼痛を軽減できます。
不安が強い患者には、ゆっくりと話を聞き、安心感を与えることが大切です。
静かな環境を整え、リラックスできる雰囲気を作ります。
薬物療法の管理
薬物療法の管理も看護師の重要な役割です。
気管支拡張薬、去痰薬、鎮痛薬などが処方されることがあります。
気管支拡張薬は気道の狭窄を改善し、呼吸を楽にします。
去痰薬は痰の粘稠度を下げ、喀出を容易にします。
これらの薬剤の効果や副作用を観察しながら、適切に管理します。
内服薬は確実に服用できているか確認し、吸入薬は正しい手技で使用できるよう支援します。
患者教育計画の実践
教育計画は、患者が自己管理できるようになるための計画です。
知識とスキルを獲得することで、退院後も自分で呼吸状態を管理できるようになります。
深呼吸の指導
深呼吸の指導は基本的な教育内容です。
ゆっくりと鼻から息を吸い、口からゆっくりと吐く方法を指導します。
深呼吸は肺の拡張を促し、酸素交換を改善します。
実際にやって見せながら、患者と一緒に練習することが効果的です。
吸気で3秒、呼気で5秒など、具体的な秒数を示すとわかりやすくなります。
1時間に5回から10回程度、定期的に実施するよう勧めます。
効果的な咳嗽方法の指導
喀痰喀出を促すために有効な咳嗽や去痰方法を指導します。
効果的な咳嗽方法として、深く息を吸ってから強く咳をする方法があります。
座位や前傾姿勢で行うと、より効果的に痰を出すことができます。
手術後の患者には、創部を手で支えながら咳をする方法を教えます。
ハフィングという、声を出さずに息を吐き出す方法も有効です。
特殊な呼吸法の指導
必要時、口すぼめ呼吸や腹式呼吸について指導します。
口すぼめ呼吸は、気道内圧を高めて気道虚脱を防ぐ呼吸法です。
慢性閉塞性肺疾患の患者に特に有効な方法です。
鼻から息を吸い、口をすぼめてゆっくりと息を吐きます。
呼気の時間を吸気の2倍程度にすることがポイントです。
腹式呼吸は、横隔膜を効果的に使用する呼吸法で、呼吸効率を高めます。
腹部に手を当て、息を吸う時にお腹が膨らむことを確認します。
胸式呼吸よりも深い呼吸ができ、肺の換気量が増加します。
心理的支援
不安や恐怖について話し合い、励ますことも重要です。
呼吸困難は患者に強い不安を与え、それがさらに呼吸を悪化させる悪循環を生みます。
患者の気持ちに寄り添い、安心感を与えることが大切です。
呼吸が苦しくなった時の対処法を一緒に考えておくことで、不安が軽減されます。
すぐにナースコールを押すこと、楽な体位をとることなど、具体的な行動を示します。
病態と予防に関する説明
ガス交換の変調の理由と予防対策について説明します。
なぜ呼吸が苦しくなるのか、どうすれば予防できるのかを患者が理解することで、自己管理能力が向上します。
喫煙者には禁煙の重要性を説明し、禁煙支援の情報も提供します。
感染予防のための手洗いや含嗽の習慣化も指導します。
看護計画実施時の注意点
看護計画を実施する際には、いくつかの重要な注意点があります。
柔軟な対応
患者の状態は常に変化するため、柔軟に対応することが必要です。
計画通りに進まない場合もあるため、その都度アセスメントし直すことが重要です。
効果が見られない場合は、方法を変更したり、医師に相談したりします。
個別性の尊重
患者の個別性を尊重し、画一的な対応にならないよう注意します。
同じ非効果的呼吸パターンでも、原因や程度は患者によって異なります。
年齢、基礎疾患、生活習慣、理解力などを考慮した個別的なケアを提供します。
コミュニケーションの重視
患者や家族とのコミュニケーションを大切にします。
患者の訴えをよく聞き、不安や疑問に丁寧に答えることが信頼関係の構築につながります。
説明する際は専門用語を避け、わかりやすい言葉を使います。
多職種連携
多職種との連携も欠かせません。
医師、理学療法士、薬剤師など、さまざまな専門職と協力して患者のケアにあたります。
情報共有を密にし、チーム全体で統一したケアを提供します。
看護計画の評価方法
看護計画を実施した後は、必ず評価を行います。
目標達成度の確認
設定した目標が達成されたかを確認します。
観察したデータをもとに、患者の呼吸状態が改善したか判断します。
酸素飽和度の値、呼吸数、呼吸パターンなどの客観的データを活用します。
基準値と比較し、改善の程度を評価します。
主観的評価の確認
患者自身の主観的な評価も重要です。
呼吸が楽になったと感じているか、教育内容を理解し実践できているかを確認します。
患者の言葉や表情から、満足度や理解度を読み取ります。
計画の見直し
目標が達成されていない場合は、その原因を分析します。
計画が適切でなかったのか、実施方法に問題があったのか、患者の協力が得られなかったのかなどを検討します。
評価に基づいて、看護計画を修正します。
新たな問題が見つかった場合は、追加の看護診断を立てることもあります。
看護は継続的なプロセスであり、常に改善を図ることが重要です。
まとめ
非効果的呼吸パターンに対する看護計画は、患者の生命を守るために非常に重要です。
適切な目標設定、詳細な観察、効果的な援助、丁寧な教育が求められます。
患者一人ひとりの状態に合わせた個別的な看護計画を立て、実施し、評価することが大切です。
呼吸は生命維持の最も基本的な機能であり、その支援は看護の中核をなすものです。
患者の訴えに耳を傾け、苦痛を理解し、適切な介入を行うことで、呼吸状態の改善を図ることができます。
チーム全体で情報を共有し、統一したケアを提供することで、より質の高い看護を実現できます。
常に患者の立場に立って考え、最善のケアを提供できるよう努めましょう。