看護サポート
宿題が多くて悩んでいる看護学生(看護師)さんへ
看護学生宿題代行サービスでは、そんな看護学生(看護師)さんの宿題を代行するサービスを行っています。
ゴードン・ヘンダーソン看護過程(紙上事例)の代行や看護レポート代行、実習記録代行、ケーススタディ代行を行っています。
具体的なご利用方法について知りたい方や宿題代行を希望される方は、下記のLINEボタンからご連絡ください。
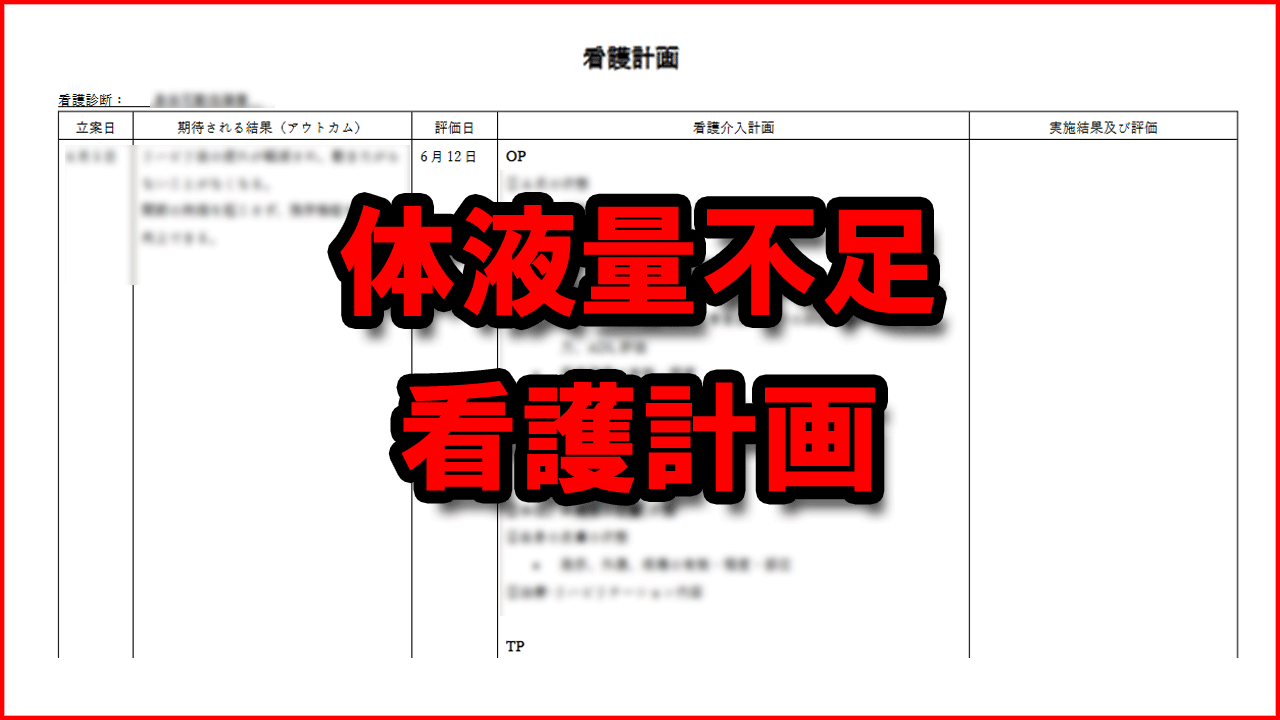
看護診断:体液量不足
関連因子
- 過剰な尿排泄や浸透圧利尿による体液の喪失
- 摂取量の不足や減少
- 体温上昇に続発する体液喪失
- 水分を得る能力の変化、水分を得ようとする欲求の変化
- うつ状態や倦怠感に続発する不十分な経口摂取
看護目標
- 自分に必要な水分量を知り、必要量の水分摂取を行う
- 体液量不足による症状を起こさないように予防する
- 他者の介入によって必要量の水分摂取を行う
OP(観察計画)
- 食事、水分の摂取状況の確認
- 輸液量、排尿・排便の量と回数、性状、発汗、嘔吐の観察
- 出血量、創傷からの排液量、ドレーン類からの排液量の確認
- 体重の変動の確認
- CVP、PVPの測定
TP(ケア計画)
- 医師の指示による輸液・輸血管理と水分の経口摂取の援助
- 医師の指示による服薬の管理
- 創傷の処置を行う
- 止血の処置を行う
- 発熱に対して早期に冷却、指示の解熱薬を与薬する
EP(教育計画)
- 体液量不足の原因についての説明
- 体液量不足が再発しないように予防する方法の指導
- 摂取すべき食物、水分量、水分の測定方法についての指導
- 内服薬の指導(脱水症状を誘発する薬剤を内服していれば、それを知らせるなど)
- コーヒー、紅茶、グレープフルーツジュースなどは、脱水症状を誘発する可能性があることを知らせる

看護サポート
宿題が多くて悩んでいる看護学生(看護師)さんへ
看護学生宿題代行サービスでは、そんな看護学生(看護師)さんの宿題を代行するサービスを行っています。
ゴードン・ヘンダーソン看護過程(紙上事例)の代行や看護レポート代行、実習記録代行、ケーススタディ代行を行っています。
具体的なご利用方法について知りたい方や宿題代行を希望される方は、下記のLINEボタンからご連絡ください。